
急進性腎絲球腎炎是一種嚴重的腎臟疾病,症狀包括血尿、蛋白尿、水腫、高血壓及可能的腎功能衰竭。該病有多種潛在原因,如自體免疫性疾病或血液異常,治療需針對其根本原因。診斷通常涉及尿液分析、腎臟超音波和腎活檢。治療選擇包括類固醇、免疫抑制劑、血漿置換、腹膜透析、腎臟移植等,建議患者及時就醫以獲得專業診療。
急進性腎絲球腎炎的症狀
急進性腎絲球腎炎的症狀包括血尿、蛋白尿、水腫、高血壓,以及腎功能衰竭。由於該疾病進展迅速且可能危及生命,應立即就醫以接受專業治療。
血尿
當患者存在急進性腎絲球腎炎時,由於免疫複合物沉積導致發炎細胞浸潤和微血管傷害,可能會出現血尿的情況。血尿通常發生在腎臟,可能伴有顏色改變、尿量減少等症狀。
蛋白尿
急進性腎絲球腎炎是由抗腎基膜抗原抗體形成的免疫複合物介導的以腎小球內細胞增生為特徵的一組臨床症候群。由於腎小球濾過膜受到破壞,會導致蛋白質漏出至尿液中形成蛋白尿。蛋白尿可導致尿液渾濁、泡沫增多等現象,嚴重者可能出現全身水腫。
水腫
急進性腎絲球腎炎會引起腎小球濾過率下降,導致體內水分瀦留,進而引發水腫。水腫首先出現在眼瞼、面部等組織疏鬆處,隨著病情進展可蔓延至下肢、腹部等部位。
高血壓
急進性腎絲球腎炎患者的腎素-血管緊張素-醛固酮系統被啟用,導致血壓升高。高血壓常表現為持續性頭暈、頭痛、心悸等症狀,長期高壓狀態會加重心臟負荷,需密切監測血壓變化。
腎功能衰竭
急進性腎絲球腎炎可能導致腎單位受損,使腎臟清除廢物和多餘液體的能力降低,從而引起腎功能衰竭。腎功能衰竭伴隨的症狀包括尿量減少、夜尿增多以及貧血等,需要緊急醫療干預。
針對上述症狀,建議進行尿常規、腎功能檢測、超音波或CT掃描來評估腎臟狀況。治療措施可能包括遵醫囑使用類固醇如甲基普立朗錠(Methylprednisolone),聯合環磷醯胺(Cyclophosphamide)等免疫抑制劑進行治療。患者應保持充足的休息,避免高鹽飲食,定期監測血壓和腎功能指標。
急進性腎絲球腎炎的病因
急進性腎絲球腎炎可能是由抗腎絲球體-腎小球基底膜抗體介導性腎炎、抗嗜中性球胞漿抗體相關性血管炎、過敏性紫斑、巨球蛋白血癥、系統性紅斑狼瘡等病因引起的,需根據具體因素進行針對性治療。建議患者及時就醫,明確診斷。
抗腎絲球體-腎小球基底膜抗體介導性腎炎
抗腎絲球體-腎小球基底膜抗體介導性腎炎是由免疫複合物沉積在腎小球微血管壁上引起的發炎反應。腎小球基底膜受到攻擊和破壞,導致尿液中的蛋白質漏出。患者可在醫生指導下使用激素類藥物進行治療,如甲基普立朗錠(Methylprednisolone)、氫化可體松(Hydrocortisone)等。
抗嗜中性球胞漿抗體相關性血管炎
抗嗜中性球胞漿抗體相關性血管炎是一種自體免疫性疾病,由於循環中存在針對嗜中性球胞漿抗原的自身抗體而引起腎臟傷害。這些抗體會導致腎小球內發炎細胞浸潤和新月體形成。患者需要遵醫囑服用環磷醯胺(Cyclophosphamide)、硫唑嘌呤(Azathioprine)等免疫抑制劑進行治療。
過敏性紫斑
過敏性紫斑是身體對某些物質發生過敏反應後出現的一種皮膚、關節、胃腸道和腎臟的小血管炎。腎臟受累時會引起腎小球微血管叢的發炎和出血,進而影響腎功能。患者應避免接觸已知過敏原,並按醫囑服用抗組織胺藥如勝克敏(Cetirizine)、氯雷他定(Loratadine)等緩解症狀。
巨球蛋白血癥
巨球蛋白血癥是一種血液淋巴造血系統的惡性腫瘤,其特徵為骨髓內漿細胞過度增生並分泌單克隆IgM型免疫球蛋白。高水平的IgM可能會導致高粘度血癥,從而影響腎臟的功能。患者需接受化學療法以降低血液中異常細胞的數量,常用藥物包括苯丁酸氮芥、環磷醯胺(Cyclophosphamide)等。
系統性紅斑狼瘡
系統性紅斑狼瘡是一種慢性自體免疫性疾病,當免疫系統錯誤地攻擊自身的組織和器官時,腎臟也可能成為目標。這會導致腎小球受損,尿液中的蛋白質含量增加。患者應在醫師指導下使用非類固醇抗發炎藥如布洛芬(Ibuprofen)、那普洛先錠(Naproxen)等控制病情。
建議定期監測血壓、血糖水平以及腎功能指標,以便早期發現並處理可能的併發症。對於急進性腎絲球腎炎患者,推薦進行腎活檢以確定具體的病因診斷,並指導進一步的治療方案制定。

急進性腎絲球腎炎需要看醫生嗎?
急進性腎絲球腎炎需要看醫生。
急進性腎絲球腎炎是因免疫複合物沉積在腎臟而引起的急性腎小球傷害,通常需要積極治療以防止腎功能進一步惡化。
如果患者出現尿量減少、水腫等症狀,則可能是腎功能衰竭的表現,此時應立即就醫。
此外,建議患者定期監測腎功能指標,保持健康的生活方式,避免使用可能損害腎臟的藥物。
急進性腎絲球腎炎怎麼檢查?
急進性腎絲球腎炎可以透過尿液分析、尿液細胞學檢查、血清肌酐水平測定、腎臟超音波檢查以及腎活檢組織病理學檢查來進行診斷。由於該疾病可能進展迅速,建議及時就醫以獲取專業評估。
尿液分析
透過檢測尿液中的蛋白質、紅血球等指標來評估腎臟功能。採集新鮮中段尿液樣本,在醫院由醫護人員進行離心後送至檢驗科進行分析。
尿液細胞學檢查
判斷是否存在腎臟疾病或感染情況。留取晨起第一次排尿標本送至實驗室進行離心塗片染色鏡檢。
血清肌酐水平測定
反映腎臟清除廢物的能力,有助於診斷急進性腎絲球腎炎。通常採取靜脈抽血方式,在無特殊飲食限制條件下取樣。
腎臟超音波檢查
可顯示腎臟大小、位置及結構異常,輔助診斷急進性腎絲球腎炎。無需特殊準備,躺在檢查床上,醫生會使用高頻聲波掃描患者的腹部。
腎活檢組織病理學檢查
確定腎臟傷害的具體型別和程度,對急進性腎絲球腎炎有確診意義。在區域性麻醉下取出一小塊腎臟組織進行顯微鏡下觀察,明確診斷。
以上各項檢查均需空腹進行,以免影響結果準確性。急進性腎絲球腎炎患者應避免劇烈運動,保持充足休息,以減少腎臟負擔。
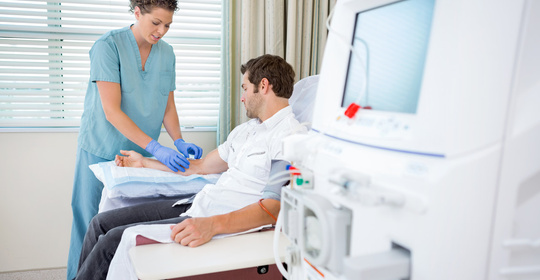
急進性腎絲球腎炎的治療
急進性腎絲球腎炎可以透過類固醇、免疫抑制劑、血漿置換、腹膜透析、腎臟移植等治療措施進行治療。如果症狀持續或加劇,應立即就醫以評估是否需要緊急治療。
類固醇
類固醇透過口服或注射給藥,如普賴鬆(Prednisone)、甲基普立朗錠(Methylprednisolone)等,根據患者體重和病情嚴重程度確定劑量。這類藥物具有非特異性抗炎作用,能減輕發炎反應,緩解急進性腎絲球腎炎的症狀,如水腫、高血壓等。
免疫抑制劑
常用的免疫抑制劑包括環磷醯胺(Cyclophosphamide)、他克莫司(Tacrolimus)等,需遵循醫囑定期服用。這些藥物能夠抑制身體的免疫應答,控制自體免疫性疾病的發展,從而減緩急進性腎絲球腎炎的進展速度。
血漿置換
血漿置換是將患者的血液分離出來,去除致病性循環免疫複合物後回輸至體內的一種方法。此措施可迅速清除體內的有害物質,減少對腎臟的傷害,適用於急性期的治療。
腹膜透析
腹膜透析是一種利用腹膜作為半滲透膜的原理,透過重力作用將透析液引入腹腔,保留毒素並排出水分的過程。對於急進性腎絲球腎炎導致的尿毒症患者,在無法進行常規血液透析時,腹膜透析是一個有效的替代方案。
腎臟移植
腎臟移植手術通常採用自體供體或同種異體捐獻者的健康腎臟替換受損器官。該措施旨在恢復正常的腎臟功能,長期改善急進性腎絲球腎炎引起的症狀和併發症。
急進性腎絲球腎炎患者應避免高鹽飲食,以免加重水腫和高血壓。同時,建議定期監測血壓和腎功能指標,以便及時發現異常並調整治療方案。
#部分藥物尚未在所有地區上市,僅供參考#
#網站專稿,未經書面授權請勿轉載#