尿毒症

防治腎病拯救尿毒症
臨床上不存在防治腎病拯救尿毒症的說法。腎病包括很多種疾病,常見的有急性腎絲球腎炎、慢性腎衰竭等,如果患者出現了明顯的不適症狀,則需要及時去醫院進行就診。
什麼是突發尿毒症
突發尿毒症一般是指急性尿毒症狀(uremic syndrome)。急性尿毒症是由於各種原因導致的腎功能急速減退而出現的一系列臨床症候群,通常是急進性腎絲球腎炎、糖尿病腎病等疾病發展到晚期的結果。
膳食纖維預防尿毒症
目前沒有明確資料支援膳食纖維能夠預防尿毒症的說法。但是適當進食膳食纖維可以促進胃腸道蠕動、預防便秘等,對身體有一定的好處。而尿毒症是各種慢性腎臟疾病發展到後期的最終結果,此時患者的腎功能出現嚴重損害,需要進行替代治療來代替部分腎臟的功能。
尿毒症吐血嚴重嗎
如果患者存在長期慢性腎功能不全發展為尿毒症的情況,並且出現吐血的症狀時,通常比較嚴重。此時說明患者的腎臟功能已經受到嚴重的傷害,體內毒素堆積較多,需要及時進行治療。
尿毒症患者能吃藥
如果尿毒症患者的病情穩定,一般可以遵醫囑服用藥物。但如果存在嚴重腎功能不全、急性併發症等情況,則不能盲目用藥。
尿毒症晚期疼痛幾級
尿毒症晚期患者的疼痛程度與疼痛分級相關,並沒有明確的分級標準。根據臨床經驗,在1-9個等級中,一般認為尿毒症晚期患者出現的疼痛屬於8-10級。

腎虛會導致尿毒症
腎虛不會導致尿毒症。腎虛是中醫的名詞概念,是指腎臟精氣陰陽不足所出現的一系列症狀,主要表現為腰膝痠軟、頭暈耳鳴等;而尿毒症屬於西醫的概念,是由各種慢性腎臟疾病發展到後期,引起的腎功能嚴重損害,代謝產物和某些內源性物質在體內瀦留,電解質和水鹽代謝紊亂,從而引起內分泌失調並有相應的表現。

什麼尿毒症早期症狀
尿毒症是急慢性腎衰竭的終末階段,此時患者的腎臟功能嚴重受損。由於每個患者的身體狀況不同、病情進展速度不同,所以出現的症狀也不完全相同,一般會出現水腫、高血壓、貧血、代謝性酸中毒等常見症狀。
女性怎麼檢查尿毒症
女性檢查尿毒症的方法與男性相同,可以透過臨床症狀、血液檢查、尿液檢查、腎功能檢測、病理學檢查等方法進行診斷。如果女性存在長期的高血壓、糖尿病或痛風病史,並且出現明顯的水腫、乏力、噁心等症狀時,則需考慮為尿毒症。
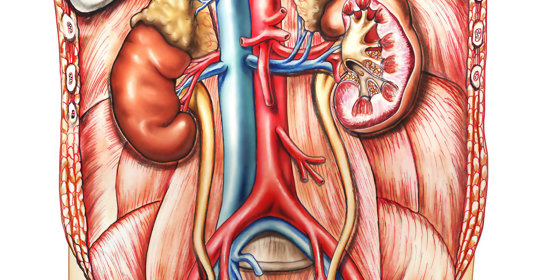
尿毒症頭暈吃什麼
尿毒症患者出現頭暈的症狀時,在飲食上可以多吃水果、蔬菜等食物,以及蛋類、奶類、五穀雜糧和豆製品等高蛋白食物。必要時也可在醫生指導下服用藥物進行治療。
尿毒症吃什麼利尿
如果患者存在尿毒症的情況,可以吃呋塞米(Furosemide)、氫氯噻嗪(Hydrochlorothiazide)等口服藥物進行利尿。若病情比較嚴重,則需要透過靜脈注射的方式給藥。

尿毒症為什麼發胖
尿毒症患者出現體重增加、肥胖的情況,主要與飲食不當有關,也可能是由於內分泌失調導致。此外,還可能與繼發性副甲狀腺功能亢進、庫欣症候群等疾病因素相關。

怎樣容易形成尿毒症
如果患者出現原發性慢性腎絲球腎炎、糖尿病腎病等疾病時,若治療不及時或未進行積極的治療,則可能會發展為尿毒症。此外,如果患者存在高血壓、高血脂以及吸菸等不良生活習慣也有可能會增加患尿毒症的風險。

尿毒症晚期睡不著
尿毒症晚期患者出現無法入睡的情況,可能是由於睡眠環境不佳、精神緊張等非疾病因素導致的。除此之外,也有可能是合併有其他不適症狀,如水電解質紊亂、繼發性副甲狀腺功能亢進、缺血性貧血、高血壓病等疾病因素所致。

尿毒症晚期水腫血尿
尿毒症是各種晚期腎病發展到後期的最終結果,此時腎臟功能嚴重受損。當出現水腫、血尿時,可能是由於代謝性酸中毒導致,也可能與急性左心衰竭、高血壓腦病等併發症有關。
多囊腎尿毒症吃什麼
多囊腎、尿毒症的患者可以吃的食物包括水果類、蔬菜類等。藥物方面主要包括利尿劑、鈣通道阻斷劑、β2感受器激動劑以及抗生素等,必要時也可進行手術治療。
慢性尿毒症嚴重嗎
慢性尿毒症一般是指慢性腎衰竭的終末期階段,此時腎臟功能喪失90%以上,通常比較嚴重。如果不及時治療,可能會對生命健康造成威脅。患者需要積極進行藥物、手術等方法治療。
尿毒症前期吃藥麼
尿毒症是腎功能受損嚴重的表現,通常情況下,如果患者只是存在尿毒症前期的情況,則不需要進行服藥治療。但如果同時合併有其他疾病時,則需要在醫生指導下服用藥物。

尿毒症的傳染途徑
目前認為尿毒症不屬於傳染病,不存在明確的傳染途徑。但若患者存在原發性腎臟疾病或繼發性腎臟疾病,可能會出現尿毒症的情況。對於此類情況,建議及時到醫院就診,在醫生指導下進行治療。
痛風到尿毒症多久
痛風發展為尿毒症的時間並不確定,可能需要數年、數十年不等。如果患者積極進行治療,並且注意日常護理,則可以延長生存時間,但如果未及時治療或病情較重,則可能會在短時間內進展至尿毒症。