尿毒症

腎病惡化到尿毒症的後果
腎病惡化至尿毒症時,患者可出現代謝性酸中毒、水鈉瀦留、電解質紊亂等併發症。此時需及時進行腎臟替代治療,如血液透析或腹膜透析,並在醫生指導下應用藥物緩解不適症狀。
喝什麼酒預防尿毒症發生
臨床上並沒有明確表明喝什麼酒能夠預防尿毒症的發生。但日常生活中可以適當喝一些低度的果酒、黃酒等進行飲用。如果自身存在原發疾病,則需要及時到醫院就診,在醫生指導下使用藥物治療。

尿毒症晚期不吃喝黑便
尿毒症患者如果出現晚期不吃、不喝,但大便是黑色的情況時,主要考慮與攝入食物或藥物因素有關。此時需要觀察患者的其他臨床表現,並及時進行對因治療。
尿黃尿濁是不是尿毒症
尿黃、尿濁有可能是尿毒症的表現,但也可能是其他原因導致的。如果出現小便發黃且伴有渾濁的現象,建議及時到醫院進行檢查明確診斷。

怎麼預防尿毒症吃什麼藥
臨床上並沒有明確表明如何預防尿毒症,但根據臨床經驗可知,可以透過服用抗高血壓藥物、利尿劑、免疫抑制劑等進行一級或二級預防。另外,對於已經患有尿毒症的患者,則需要在醫生指導下使用抗生素類、促紅血球生成素感受器激動劑、鈣劑等藥物治療。

輕微尿毒症能吃什麼食物
對於存在輕微尿毒症的患者,在飲食上並沒有絕對禁忌。但通常建議以低蛋白、低鹽、低鉀等飲食為主,並且要限制水分和高磷食品攝入,以免加重腎臟負擔或引發高鉀血症。
尿毒症不吃藥會有什麼後果
如果尿毒症患者不吃藥可能會出現電解質紊亂、營養不良、代謝性酸中毒等不良影響。建議尿毒症患者在醫生指導下使用藥物進行治療。

紫斑性腎炎是不是尿毒症
紫斑性腎炎一般不是尿毒症。紫斑性腎炎是一種由過敏因素引起的腎臟疾病,患者可能會出現血尿、蛋白尿等症狀,並伴有水腫和高血壓等表現。隨著病情的發展,還可能出現不同程度的腎功能損害。
腳部水腫是不是尿毒症
腳部出現水腫不一定是尿毒症導致,可能是由於生理性原因所引起,如飲水過多、運動較少等。但也有可能是病理性原因所致,比如心源性水腫、肝源性水腫、腎源性水腫、內分泌系統疾病、下肢靜脈血栓形成等。
腎積水引起尿毒症的原因
腎積水是指尿液排出受阻導致的腎臟內部壓力增高,從而出現一系列症狀。而尿毒症是急性或慢性腎功能不全發展到嚴重階段時的一系列臨床症候群,主要表現為水電解質、酸鹼平衡失調和各系統受累的表現。腎積水可能會直接造成尿毒症,也可能間接造成尿毒症。
膽固醇過高會導致尿毒症嗎
膽固醇過高一般不會導致尿毒症。膽固醇是人體必需的物質之一,在維持身體健康方面發揮著重要作用。
輕微腎炎是不是尿毒症早期
輕微腎炎一般不是尿毒症的早期階段。輕微腎炎患者通常會出現血尿、蛋白尿等症狀,並且還會伴有水腫、高血壓等現象發生。而尿毒症是由於各種慢性腎臟疾病發展到後期引起的腎功能衰竭,主要是因為腎臟無法正常地排出體內代謝廢物和毒素而導致的中毒症狀。
尿毒症是不是會失去嗅覺
尿毒症患者可能會出現味覺減退、喪失的情況,但不會導致失嗅。如果存在尿毒症,建議及時到醫院的腎病科就診,在醫生指導下進行治療。
尿毒症透析後多久能好
尿毒症患者進行血液透析治療1-2小時即可好轉。若為腹膜透析,則每天至少3次,每次持續時間在4個小時。但具體時間與個人體質、病情嚴重程度有關。
為什麼尿毒症會腦溢血
尿毒症患者出現腦出血的情況,主要是由於血液系統異常、血管硬化等原因導致。如果發現患者存在上述情況,建議及時到醫院就診,在醫生指導下進行治療。
長期腎虛會不會變成尿毒症
長期腎虛一般不會直接變成尿毒症。腎虛患者建議積極前往中醫科就診,在醫生的指導下使用金匱腎氣丸、右歸丸等藥物進行治療。

看望尿毒症病人吃什麼飯
由於尿毒症患者腎功能受損嚴重,會出現食慾減退、噁心等症狀。因此,在看望尿毒症病人的過程中可以吃清淡的主食類食物、低蛋白飲食的食物、高維生素蔬菜類食物等。此外,還要避免食用含鉀高的食物。
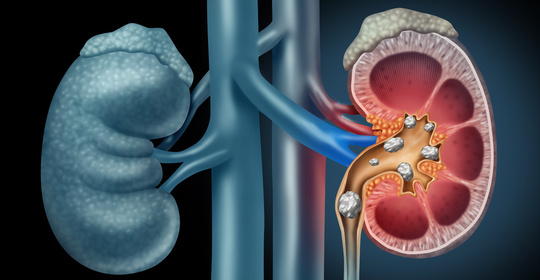
從過敏到尿毒症需要多久
如果患者是由於接觸性因素導致的過敏反應,一般不會發展為尿毒症。如果是慢性疾病或遺傳因素等導致的腎病,可能會出現免疫介導的腎臟損害,進而逐漸進展至尿毒症狀(uremic syndrome),時間長短不一。
尿毒症貧血嚴重可以透析嗎
如果患者出現尿毒症、貧血嚴重的現象,並且伴有其他不適症狀,通常是可以進行血液透析的。但是如果沒有出現明顯的不適症狀,則不需要採取該方式治療。

尿毒症沒有其他併發症
臨床上不存在尿毒症沒有其他併發症的說法。尿毒症是急慢性腎衰竭的終末階段,此時腎臟功能嚴重受損,無法維持正常代謝及生理功能,常表現為水、電解質平衡紊亂或酸鹼失衡,併發症主要包括營養不良、貧血、心腦血管疾病等。