尿毒症
得尿毒症可以吃什麼
如果患者已經發展到尿毒症狀(uremic syndrome),則需要進行規律的血液透析或腹膜透析治療。此時患者的飲食原則是低鹽、低脂、優質蛋白飲食,並且要限制水分和無機磷的攝入量等。
早期尿毒症會出汗嗎
早期尿毒症患者可能會出現出汗的情況。但是具體還需要根據患者的病情程度以及個人體質進行綜合考慮。

生病照顧尿毒症丈夫
尿毒症是急慢性腎衰竭進入終末期的臨床症候群,此時腎臟已經失去基本功能。如果妻子患有尿毒症,需要進行相應的治療和護理,在此期間可以採取一般措施、藥物治療等方法來幫助控制病情進展。
按摩腎治好尿毒症
臨床上並沒有研究表明按摩腎能治好尿毒症。尿毒症是急慢性腎衰竭的終末階段,此時腎臟已經失去全部的功能,患者會出現水、電解質以及酸鹼平衡失調,並出現代謝性中毒的情況,需要進行替代治療和對症處理。
晚期尿毒症能治好嗎
目前臨床上沒有明確表明患者達到晚期尿毒症時是否可以治好。但根據臨床經驗判斷,如果患者的原發病為良性因素導致的晚期尿毒症,則可能透過藥物治療、腎臟移植手術等方法進行長期維持治療,一般能夠延長生存時間。但如果無法明確病因或屬於惡性疾病進展至晚期尿毒症的狀態,則通常較難治癒。

尿毒症早期沒水腫
尿毒症是急慢性腎衰竭的終末階段,此時腎臟代謝廢物和調節水電解質、酸鹼平衡的功能喪失。尿毒症患者早期沒有水腫可能是由於體液丟失過多、心功能不全、營養不良等原因導致。

紫斑會引起尿毒症嗎
單純出現紫斑的情況,並不會引起尿毒症。若患者同時存在腎臟病變,則可能會發展為尿毒症。紫斑是一種皮下出血的皮膚症狀,而尿毒症是腎功能不全進入終末期階段所引起的疾病。

形成尿毒症的原因
如果患者出現血液透析或腹膜透析等替代治療,則表明已經處於尿毒症狀(uremic syndrome)。此時患者的腎臟功能基本喪失,通常與急性腎傷害、慢性腎衰竭有關,可能由於急性外傷、原發性高血壓腎病、糖尿病腎病、慢性間質性腎炎、慢性腎絲球腎炎等因素導致,也可能由慢性腎衰竭逐漸發展而來。
尿毒症體格檢查面容
尿毒症患者在臨床上主要表現為乏力、噁心、嘔吐等症狀。進行體格檢查時可發現患者的面色晦暗或蒼白、皮膚乾燥、脫屑以及水腫等,同時可能還會伴有營養不良的情況。

尿毒症不吃藥怎麼降壓
尿毒症患者出現高血壓時,在臨床上常採用一般治療、對症處理的方法進行降壓。如果血壓過高,建議及時去醫院就診,並遵醫囑使用藥物治療。
小兒尿毒症的原因
導致小兒出現尿毒症的原因較多,可分為原發性因素和繼發性因素。常見的原發性因素包括遺傳代謝性疾病、慢性腎絲球腎炎等,而長期高燒、高血壓、糖尿病、重金屬中毒等情況也可誘發急性腎衰竭,若病情遷延不愈可發展為尿毒症。

尿毒症嚴重低鈣治療
尿毒症患者出現嚴重的低鈣血症時,需要積極進行補鈣、補充維生素D等一般治療。若效果不佳,則需遵醫囑應用碳酸鈣片或檸檬酸鉀(Potassium Citrate)等藥物治療。
尿毒症是不是沒有精神
尿毒症患者可能由於毒素蓄積、水電解質及酸鹼平衡失調等導致出現乏力、萎靡等症狀。但部分患者也可能無明顯異常表現,因此不能一概而論。

尿毒症都能吃那些蔬菜
大部分的尿毒症患者都可以吃的蔬菜有很多,但要注意適量。對於部分特殊種類的尿毒症患者,則不建議或限制食用一些含鉀、磷較多的蔬菜。
腎病可以預防尿毒症嗎
腎病一般不可以預防尿毒症。但是積極治療原發疾病,則能夠延緩病情進展至尿毒症的時間。

輕度尿毒症能活多久
如果患者處於輕度的尿毒症狀(uremic syndrome),通常提示腎臟傷害較輕微或病變範圍較小,此時患者的生存時間與普通人群接近。但如果出現嚴重的併發症,則可能影響到患者的壽命。

什麼腎炎會引起尿毒症
各種類型的急慢性腎絲球腎炎、糖尿病腎病、高血壓腎病等都會引起尿毒症。如果患者出現其他不適症狀,建議到醫院進行相關檢查,在醫生的指導下明確具體原因。
登革熱會不會導致尿毒症
登革熱一般不會直接導致尿毒症。但如果患者病情較重,並且沒有及時治療,則可能會間接導致尿毒症。
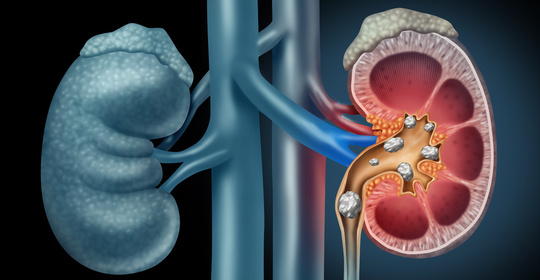
尿毒症會導致腹脹麼
尿毒症患者可能會出現腹脹的症狀。尿毒症是腎病發展到晚期的表現,患者的腎臟功能嚴重受損,無法正常排出體內的廢物和多餘的水分,導致體內積聚過多的液體和毒素,從而引起一系列併發症。

預防尿毒症怎麼運動健身
尿毒症是各種晚期腎病發展到後期的最終結果,患者會出現代謝性酸中毒、水鈉瀦留、電解質紊亂等病症。因此,在日常生活中可以透過有氧運動和無氧運動來預防尿毒症的發生。