痛風
痛風尿毒症可以吃什麼
痛風合併有尿毒症的患者,在飲食上需要限制高普林食物、低蛋白飲食、低鹽飲食等。此外,還需要遵醫囑進行藥物治療,如促紅血球生成素類似物、鈣離子通道阻斷劑、抑制近端腎小管重吸收藥物、降壓藥物。
痛風是膽固醇過高引起的嗎
痛風不是膽固醇過高引起。痛風是一種代謝性疾病,主要是由於體內尿酸水平過高導致的。而膽固醇過高可能會增加患心血管疾病的風險,並不會直接引發痛風。

尿酸高痛風多久會尿毒症
如果患者只是單純的尿酸升高,並不會發展為尿毒症。但如果患者不積極治療原發病,則可能會導致病情加重,此時可能在10-20年的時間就會出現尿毒症的情況。

痛風尿毒症能喝優酪乳嗎
痛風合併尿毒症的患者通常可以適量飲用優酪乳。但是要注意選擇低脂、無糖的優酪乳,並且避免新增過多調味品。
痛風不控制多久會尿毒症
痛風如果不進行積極的治療和干預,病情長期得不到有效控制,則可能在10-20年的時間進展為尿毒症。但具體時間因人而異,並不能一概而論。
沒有痛風是不是得尿毒症
沒有痛風並不代表會得尿毒症。痛風是由於普林代謝紊亂或尿酸排洩障礙所致的血尿酸升高為特徵的代謝性疾病,而尿毒症是各種晚期腎病發展到後期嚴重併發症時的狀態。雖然痛風和尿毒症並沒有必然聯系,但是患有痛風可能會增加患尿毒症的風險。

尿毒症人會不會患痛風
尿毒症患者可能會患有痛風,也可能不會出現痛風。若存在原發疾病應及時前往醫院就診,在醫生的指導下進行規範化治療。
尿毒症痛風吃什麼藥止疼
尿毒症、痛風患者出現疼痛時,可以吃非類固醇抗發炎藥(NSAID)物進行治療。如果效果不佳或不能耐受,也可以遵醫囑服用秋水仙鹼等藥物進行治療,若病情嚴重則需要使用類固醇和普賴鬆(Prednisone)進行封閉治療。

急性痛風會引起尿毒症嗎
如果患者存在急性痛風的情況,並且病情比較嚴重,則可能會引起尿毒症。但如果患者的病情較輕,則可能不會導致尿毒症。

痛風會不會引起尿毒症
痛風本身不會直接導致患者發展為尿毒症。但如果患者的病情長期得不到控制,則可能會出現嚴重的併發症,如高尿酸血症腎病、慢性間質性腎炎等,此時則有可能會誘發尿毒症。
痛風為什麼發展尿毒症晚期
痛風患者如果病情長期得不到控制而進展至尿毒症狀(uremic syndrome),可能與沒有及時治療、病情加重或反覆發作有關。此時通常會伴有嚴重的併發症,如高鉀血症等,需要進行腎臟替代治療。
痛風經常熬夜會不會尿毒症
痛風患者如果偶爾一次痛風發作時熬夜,並不會直接導致尿毒症的發生。但如果長期、頻繁地出現痛風發作,且不積極治療,則有可能會發展為尿毒症。

痛風算不算尿毒症前兆
痛風可能是尿酸代謝障礙導致的疾病,如果病情比較輕,並且及時配合醫生進行治療,一般不會發展為尿毒症。但如果患者沒有得到有效的控制,則可能會出現尿毒症的情況。
痛風人會引起尿毒症嗎
痛風患者可能會引起尿毒症。如果出現痛風的情況,並且沒有及時治療,則有可能會發展為尿毒症。
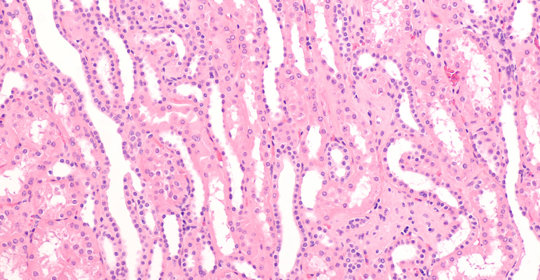
尿毒症和痛風有關係沒
尿毒症與痛風之間有一定的關係。如果患者存在痛風的情況,則可能會誘發或加重尿毒症的發生發展。
患有尿毒症怎麼治療痛風
尿毒症患者合併有痛風時,在積極進行血液透析、腹膜透析等腎臟替代治療的同時,可遵醫囑服用非布索坦(Febuxostat)片、優力康(Benzbromarone)等藥物抑制尿酸合成和促進尿酸排洩。此外,還需注意飲食護理,並在醫生指導下使用降壓藥、調脂藥、類固醇等。
痛風尿毒症能吃什麼菜
痛風合併尿毒症的患者在飲食上並沒有過多禁忌,可以吃的蔬菜較多,如綠葉蔬菜、根莖類蔬菜等。但是要注意避免攝入含鉀量較高的蔬菜以及高普林含量的蔬菜。

痛風和尿毒症能活多久呀
痛風和尿毒症患者若積極治療,一般不會對生存時間造成影響。但如果病情較重或未及時進行規範的治療,則可能會影響患者的壽命。

痛風性尿毒症能夠活多久
痛風性尿毒症患者能活多久並沒有明確的時間標準。如果患者的病情比較輕,並且積極配合醫生進行治療,一般可以長期生存甚至不影響壽命。但如果患者的病情較重,則可能在數年或十幾年內死亡。
痛風尿毒症患者腿疼怎麼辦
痛風、尿毒症患者出現腿疼痛時,需要根據不同的原因進行治療。痛風是由於普林代謝障礙所導致的疾病,若病情嚴重可累及腎臟功能,從而發展為尿毒症。此時建議及時就診,在醫生指導下透過藥物或手術等方法緩解症狀。