尿毒症

尿毒症是什麼多了
尿毒症是腎功能不全的終末期表現,此時腎臟已經失去正常的功能。導致尿毒症出現的原因有很多,常見的有慢性腎絲球腎炎、糖尿病腎病等。
尿毒症高鉀血症護理診斷
尿毒症患者出現高鉀血症時,通常提示腎功能受損嚴重。此時需積極進行治療,並注意對患者的血液動力學、呼吸狀況等進行監測,及時發現異常並處理。同時要注意營養支援,維持水電解質平衡。
尿毒症透析雙眼失明
尿毒症患者出現雙目失明的情況比較少見。如果尿毒症患者出現雙目失明的症狀,則可能是由於慢性腎衰竭、高血壓腦病、急性心臟衰竭等原因導致。
尿毒症早期高血壓
尿毒症患者出現早期高血壓的情況,可能是由於水鈉瀦留、內分泌失調、交感神經興奮性增加等因素導致。此時需要針對不同的原因進行處理。
尿毒症插管多久拔
尿毒症患者插管一般是指經皮腎鏡碎石取石術,在這種情況下,通常需要2-3個月的時間才可以將導管拔出。具體時間因人而異。
尿毒症病人貧血咋辦
如果尿毒症病人的血紅素濃度低於正常值,並且出現面色蒼白、乏力等症狀,則可以診斷為貧血。此時需要根據具體原因進行治療,如鐵缺乏性貧血、慢性失血性貧血、營養不良性貧血等非免疫性因素導致的疾病,以及再生不良性貧血、骨髓增生異常症候群等免疫性因素導致的疾病。
腎癌晚期變成尿毒症
如果患者出現腎癌晚期合併有尿毒症的情況,則說明病情已經比較嚴重。此時需要根據患者的實際情況進行綜合治療,包括對症支援治療、腎臟替代治療等。
尿毒症早期怎樣查出
對於尿毒症的診斷,一般需要透過患者的病史、症狀和體徵,以及實驗室檢查、腎臟病理學檢查等進行綜合判斷。如果患者存在不明原因的乏力、夜尿增多、心慌、氣短、頭暈等症狀,並且出現貧血、營養不良等情況,則可能懷疑為尿毒症。

尿毒症人四技痛怎麼辦
尿毒症是急慢性腎衰竭進入終末期的臨床症候群,此時患者會出現代謝性酸中毒、高鉀血症、水鈉瀦留等併發症。如果出現疼痛症狀,可能是由於上述併發症引起,需要及時就診,在醫生指導下透過一般治療、藥物治療等方式進行緩解。

尿毒症有些什麼危害
當各種原因導致的腎臟傷害,使腎功能不可逆性下降時,可發展為尿毒症。此時患者會出現水、電解質代謝紊亂和酸鹼平衡失調,並且會累及呼吸系統、消化系統、心臟血管等各個器官,出現一系列併發症。
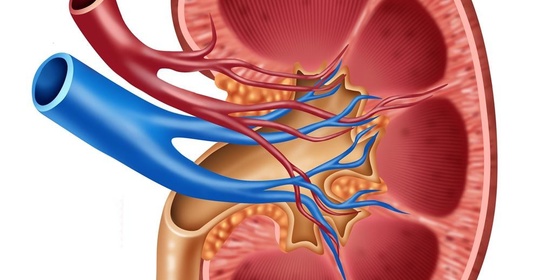
什麼藥預防尿毒症
臨床上並沒有專門用於預防尿毒症的藥物。但若患者存在慢性腎絲球腎炎、糖尿病腎病等疾病,則可以使用血管張力素轉化酵素抑制劑(ACEI)或血管緊張素Ⅱ感受器拮抗劑類降壓藥物來延緩病情進展,從而降低發生尿毒症的風險。
尿毒症的症狀怎樣
尿毒症是急慢性腎衰竭的終末階段,此時患者的腎臟已經失去全部的功能。患者會出現很多症狀,常見的有胃腸道不適、貧血、心腦血管併發症、血液系統異常等,隨著病情進展還可出現嚴重的營養不良等症狀。
怎樣預防尿毒症復發
尿毒症患者透過正規的治療後可以達到臨床治癒的目的。但是由於腎臟功能受損嚴重,所以需要長期進行血液透析或腹膜透析來代替腎臟的功能,以維持身體正常運轉。如果想要預防尿毒症復發,可以透過飲食調理、生活調整、藥物干預以及手術方式來進行。
尿毒症具體是什麼
尿毒症是腎功能不全的終末期表現,此時腎臟無法發揮正常的功能。由於毒素在體內蓄積過多而引起的一系列中毒症狀和體徵的綜合臨床症候群,可表現為水、電解質代謝紊亂和酸鹼平衡失調等。

尿毒症排尿疼多久
尿毒症患者出現排尿疼痛的症狀時,持續時間並不確定。如果是由於泌尿系感染導致的,可能1-2周的時間就可以恢復;若是結石因素所致,則可能會存在數月甚至更久。

重型尿毒症是什麼
在臨床上,將腎功能衰竭分為急性腎功能不全和慢性腎功能不全。其中,慢性腎功能不全又可分為代償期、失代償期以及尿毒症狀(uremic syndrome),而尿毒症狀(uremic syndrome)則被稱為重型尿毒症。
尿毒症怎樣預防貧血
尿毒症患者發生貧血時,需要積極進行治療。在日常生活中可以透過注意飲食、藥物治療以及輸血法或補充造血原料等方式來預防和緩解貧血症狀。

痛風多久會成尿毒症
如果患者患有痛風,並且病情比較嚴重,則可能在10-20年的時間就會發展為尿毒症。但如果患者的病情較輕,或者經過積極治療後,症狀已經得到緩解,則可能不會發展為尿毒症。
尿毒症晚期水腫灌腸
尿毒症晚期患者出現水腫、灌腸的情況,可能是由於低蛋白血症、心臟衰竭等疾病因素引起。此時需要及時前往醫院進行檢查,在醫生指導下根據病因選擇合適的治療方式。

尿毒症患者皮膚瘙癢的原因及處理
尿毒症患者出現皮膚瘙癢的情況,主要考慮與代謝產物蓄積、水鈉瀦留、低鈣血症、貧血等因素有關。建議及時就診於腎內科等相關科室,在醫生的指導下進行生活護理、藥物治療等。